- 🦵 Cible le nerf sciatique sur son trajet L4-S3
- ⏱️ Séances de 30 secondes, 5 à 10 minutes 2 fois par jour
- 🛏️ Privilégier les positions allongées en phase aiguë
- ⚠️ Stop immédiat si la douleur s’intensifie ou irradie
- 📋 Conforme aux recommandations Société Française de Rhumatologie
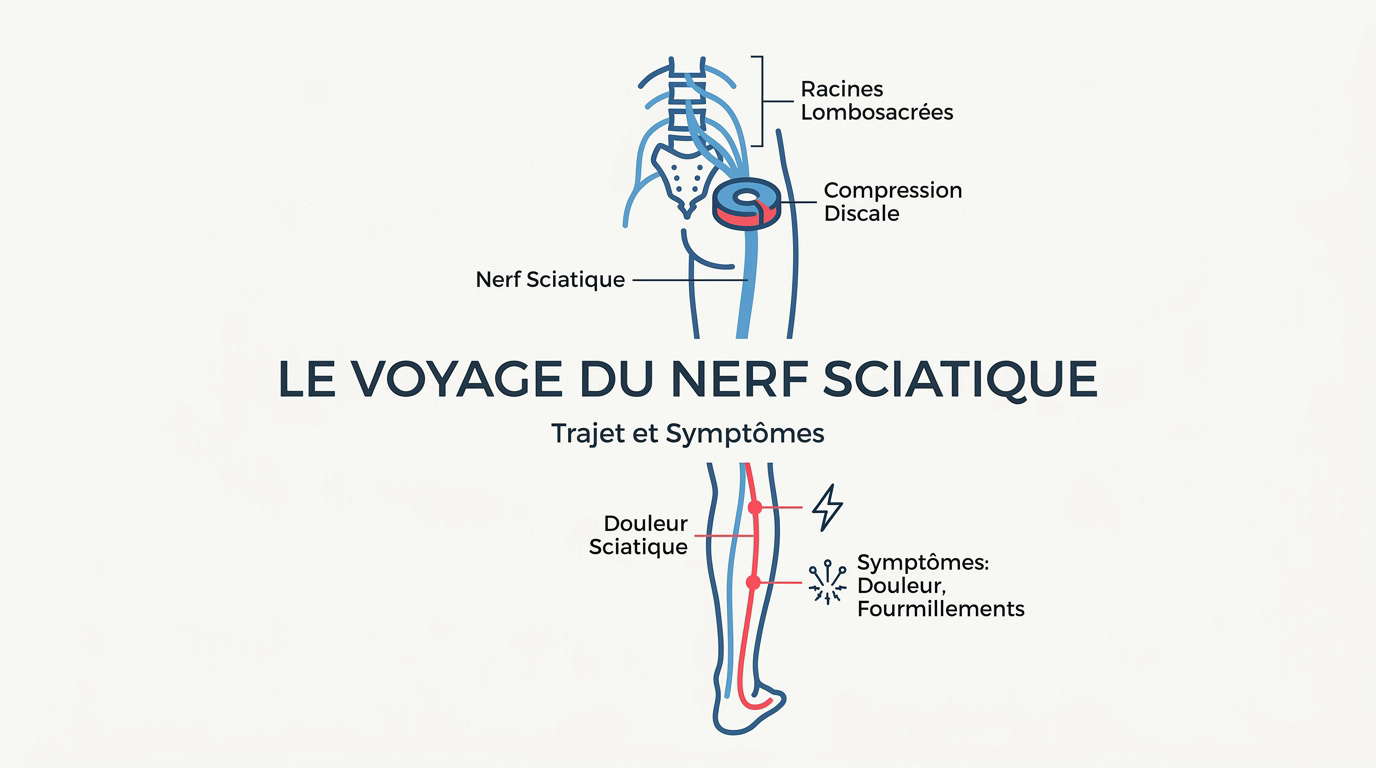
Le nerf sciatique est le plus volumineux du corps humain, avec un tronc nerveux mesurant entre 10 et 15 millimètres de large à son origine. Cette structure anatomique majeure assure la motricité et la sensibilité de l’ensemble du membre inférieur, de la région glutéale jusqu’à l’extrémité du pied.
Sur cette thématique : logos credit agricole.
Une compression radiculaire ou une irritation musculaire transforme souvent chaque mouvement quotidien en un calvaire invalidant. Ce guide technique détaille les protocoles de mobilisation et l’exercice d’etirement sciatique pour restaurer la mobilité nerveuse et stabiliser durablement votre rachis lombaire.
Comprendre la névralgie sciatique : anatomie et manifestations cliniques
Le nerf sciatique, plus gros nerf du corps, assure la motricité de la jambe. La hernie discale cause 90 % des névralgies par compression des racines L4-S3, provoquant douleurs irradiantes et engourdissements spécifiques.
L’analyse clinique d’une névralgie débute par une compréhension rigoureuse du parcours physique du nerf pour introduire la localisation anatomique précise.
Localiser le trajet du nerf dans le membre inférieur
Le nerf sciatique naît de la convergence des racines lombaires L4-L5 et sacrées S1-S3. Il descend derrière la cuisse jusqu’au pied. Il représente le tronc nerveux le plus épais du corps humain.
Le passage par l’échancrure sciatique constitue une zone étroite. Ces points de passage sont critiques pour la définition de la neuropathie sciatique par compression.
Identifier les signes cliniques et les types de douleurs
Le patient rapporte souvent des sensations de brûlure ou de décharge électrique. La douleur suit un trajet précis selon la racine touchée. L’engourdissement accompagne fréquemment ces manifestations douloureuses.
Sujet voisin : edf logo.
L’irradiation peut atteindre les orteils selon la sévérité. La perte de force musculaire signale une atteinte nerveuse plus sévère.
| Nature de la douleur | Localisation fréquente | Signes d’alerte |
|---|---|---|
| Brûlure / Électricité | Fesse et arrière-cuisse | Perte de force (déficit moteur) |
| Fourmillements | Jambe et pied | Engourdissement persistant |
Le soulagement durable d’une névralgie nécessite une approche structurée, incluant souvent un etirement sciatique spécifique pour libérer les tensions myofasciales.
- Identifier le trajet précis (L5 ou S1) pour orienter la rééducation.
- Maintenir un repos actif en évitant l’alitement prolongé.
- Consulter un professionnel de santé en cas de déficit moteur ou sensitif.
Note : Ces informations sont fournies à titre indicatif. Chaque situation clinique étant unique, il est impératif de consulter un médecin du travail, un kinésithérapeute ou un ergonome pour une évaluation personnalisée de votre poste de travail et de votre état de santé.
Pour compléter : formation sst obligatoire.
Distinguer les causes de compression : hernie discale ou syndrome du piriforme
Après avoir localisé la douleur, il faut en comprendre l’origine mécanique, qu’elle soit vertébrale ou musculaire.
Analyser le rôle des disques intervertébraux lombaires
Le conflit disco-radiculaire survient lorsqu’une partie du noyau pulpeux s’échappe de son anneau. Cette saillie comprime directement la racine nerveuse adjacente. Il s’agit de la cause mécanique la plus documentée de la névralgie.
La HAS précise que l’IRM n’est pas automatique d’emblée. Elle devient nécessaire en cas de déficit moteur ou de chronicité. L’adhérence de la hernie discale peut entraver la mobilité normale de la racine nerveuse.
Toutefois, 10 % des patients ne présentent aucune compression visible à l’imagerie. Une simple irritation chimique ou un étirement excessif des racines suffit à déclencher la douleur. La hernie discale lombaire reste néanmoins le diagnostic de référence.
Évaluer l’implication du muscle pyramidal de la fesse
Le syndrome du piriforme désigne une compression du nerf sciatique par le muscle fessier éponyme. Ce muscle, situé sous les grands fessiers, peut étrangler le nerf lors d’une contracture sévère. C’est une cause dite extra-rachidienne de sciatalgie.
Les symptômes diffèrent sensiblement de l’atteinte discale classique. La douleur se concentre souvent dans la fesse et s’aggrave nettement en position assise prolongée. À l’inverse de la hernie, la mobilité du dos est généralement préservée.

Réaliser un diagnostic différentiel rigoureux est indispensable pour orienter la rééducation. Un examen clinique précis évite d’imposer des protocoles de décompression vertébrale inutiles. Le mouvement spécifique permet souvent de lever la tension musculaire locale.
| Critère | Hernie Discale | Syndrome du Piriforme |
|---|---|---|
| Origine | Disque L4-L5 ou L5-S1 | Muscle fessier |
| Douleur lombaire | Fréquente | Rare |
| Position assise | Douloureuse | Aggravée (pression directe) |
| Test SLR (Lasègue) | Positif | Négatif |
| Traitement prioritaire | Décompression / McKenzie | Étirement du piriforme |
Pratiquer les étirements sécurisés : guide des exercices thérapeutiques
Une fois la cause identifiée, la mise en place d’exercices ciblés permet de réduire la pression nerveuse et de restaurer la mobilité.
Détendre le piriforme et les muscles ischio-jambiers
L’étirement fessier se pratique allongé sur le dos. Placer le talon de la jambe douloureuse sur le genou opposé. Ramener ensuite l’ensemble vers la poitrine en maintenant une respiration fluide.
Le relâchement des ischio-jambiers s’avère tout aussi fondamental. Une chaîne postérieure souple libère les tensions sur le trajet nerveux. L’usage d’une sangle facilite le maintien de la jambe sans effort.
La progression doit rester le maître-mot de votre pratique. Ne cherchez jamais à atteindre une douleur vive ou électrique. Le but demeure l’obtention d’une sensation de tension douce et gérable.
- Ne jamais forcer le mouvement.
- Respirer calmement durant l’exercice.
- Arrêter si la douleur irradie.
- Privilégier la régularité.
Appliquer l’extension vertébrale selon la méthode McKenzie
Le principe de centralisation guide cette approche thérapeutique. L’extension lombaire vise à ramener la douleur vers le centre du dos. Ce phénomène constitue un signe positif de guérison. L’exercice du « sphinx » est ici fréquemment préconisé en première intention.
Il existe toutefois des contre-indications majeures à l’extension. Évitez ce mouvement en cas de canal lombaire étroit ou d’arthrose facettaire. Si la douleur descend vers le pied, stoppez immédiatement toute sollicitation vertébrale.
Ce protocole spécifique demande l’avis préalable d’un kinésithérapeute. Chaque patient réagit différemment aux mouvements répétés selon sa pathologie.
Mobiliser le nerf par des exercices neurodynamiques
Le glissement nerveux, ou « nerve flossing », mobilise le tissu sans l’étirer brutalement. Cette technique fait coulisser le nerf dans sa gaine protectrice. Elle se révèle particulièrement efficace pour traiter les adhérences tissulaires locales.
L’exercice du « curseur » constitue une base solide de mobilisation. Mobilisez la cheville en flexion-extension simultanément aux mouvements de la tête. Le geste doit impérativement rester fluide, lent et totalement indolore.
Le choix de l’exercice dépend directement de l’étiologie constatée. Si la cause est discale, privilégiez l’extension contrôlée. Si l’origine est purement musculaire, concentrez vos efforts sur l’étirement du muscle piriforme.
Ne forcez jamais en cas de douleur aiguë. Stoppez tout exercice si les symptômes se déplacent vers l’extrémité du membre (périphérisation). Évitez la flexion avant si celle-ci aggrave vos décharges électriques.
- Identifier la direction de mouvement qui centralise la douleur avant de pratiquer.
- Maintenir une régularité quotidienne.
- Stopper immédiatement toute mobilisation provoquant des fourmillements ou une perte de force.
Note : Ces informations sont données à titre indicatif et ne remplacent en aucun cas une consultation médicale. Pour tout cas individuel, il est impératif de consulter un médecin du travail, un kinésithérapeute ou un ergonome afin de réaliser une évaluation in situ.

Aménager l’environnement professionnel : ergonomie et prévention des TMS
Le soulagement durable passe aussi par une analyse rigoureuse de vos postures au travail pour éviter les récidives.
Adapter le poste de travail pour les salariés sédentaires
Régler le siège selon les normes INRS. Les pieds doivent reposer à plat. Le dossier doit soutenir la cambrure lombaire naturelle.
Encourager l’alternance assis-debout. Changer de position toutes les heures réduit la pression discale. Utilisez un bureau réglable en hauteur si possible. Évitez de croiser les jambes.
Lecture associée : tsmx.
Placer l’écran à hauteur des yeux. Cela évite de pencher le buste en avant. Une bonne posture protège tout le rachis.
Sécuriser les manutentions et le maintien dans l’emploi
Enseigner le port de charges sécurisé. Pliez les genoux et gardez le dos droit. La charge doit rester proche du corps.
Aborder le cas des salariés avec RQTH. Des aménagements spécifiques sont possibles avec la médecine du travail. Cela inclut des sièges ergonomiques ou des horaires adaptés.
Souligner l’importance de la prévention des TMS. L’employeur a un rôle clé dans l’adaptation des outils. Le dialogue social favorise le maintien en poste.
Gérer la récupération active : reprise du sport et alertes médicales
La guérison complète nécessite un retour progressif au mouvement, tout en restant vigilant face aux signes d’alerte.
Intégrer la marche et les activités physiques adaptées
Le mouvement précoce constitue le pilier de la rééducation moderne. Le repos strict au lit est désormais déconseillé par les autorités de santé. Marchez régulièrement sur des surfaces planes.

Privilégiez les sports sans chocs. La natation, surtout le dos crawlé, est idéale pour décharger la colonne. Le gainage abdominal doux stabilise les lombaires. Évitez les sports à impacts brutaux.
Le traitement conservateur de la sciatique inclut l’exercice léger et la correction posturale. La patience est essentielle pour une récupération durable. Le mouvement aide à mobiliser le corps sans le brusquer.
Évitez l’immobilisation totale. Privilégiez la marche lente et le dos crawlé pour maintenir une activité sans aggraver la compression nerveuse.
Surveiller les symptômes neurologiques nécessitant une urgence
Le syndrome de la queue de cheval est une urgence chirurgicale absolue. Il résulte d’une compression massive des nerfs lombaires inférieurs. Les signes incluent des troubles urinaires ou fécaux. Une anesthésie « en selle » doit alerter immédiatement.
Guettez attentivement les déficits moteurs. Si le pied « tombe » ou ne répond plus, consultez sans délai. Une perte de force soudaine dans les membres inférieurs impose un avis médical spécialisé.
Le médecin du travail joue un rôle pivot dans votre parcours. Il assure le lien entre votre état de santé et votre poste. N’attendez pas que la douleur devienne chronique pour agir.
- Incontinence urinaire ou fécale nouvelle
- Perte de sensibilité périnéale (anesthésie en selle)
- Faiblesse musculaire majeure (pied tombant)
- Douleur insupportable malgré les médicaments
Synthèse opérationnelle :
- Privilégiez le repos relatif et la marche douce dès que la douleur le permet, en évitant l’alitement prolongé.
- Orientez-vous vers des activités à faible impact comme le dos crawlé ou le vélo elliptique pour renforcer la sangle abdominale.
- Consultez en urgence absolue en cas de troubles sphinctériens, d’anesthésie de la zone génitale ou de perte de force motrice.
Cette analyse technique ne remplace en aucun cas une consultation clinique. En cas de douleur persistante ou de symptômes neurologiques, consultez immédiatement un médecin du travail, un rhumatologue ou un kinésithérapeute pour une évaluation in situ.
Adopter une routine d’étirement sciatique régulière, combiner renforcement fessier et ergonomie au travail permet de libérer durablement la compression nerveuse. Agissez dès les premiers signes pour restaurer votre mobilité et prévenir toute récidive invalidante. Retrouvez enfin une vie active sans douleur grâce à ces exercices thérapeutiques ciblés.
FAQ
Comment soulager rapidement une douleur sciatique ?
Le soulagement immédiat repose sur une stratégie de repos actif, évitant l’alitement prolongé tout en limitant les mouvements délétères. L’application de froid durant les 48 premières heures permet de réduire l’inflammation, tandis que la chaleur favorise ultérieurement la détente musculaire.
L’adoption de positions de décharge, comme s’allonger sur le dos avec les jambes surélevées ou sur le côté non douloureux avec un coussin entre les genoux, constitue une mesure d’urgence efficace. Des étirements doux ciblant le piriforme ou les ischio-jambiers peuvent également apporter une sédation rapide de la douleur.
Quels sont les exercices d’étirement les plus efficaces pour le nerf sciatique ?
L’étirement du muscle piriforme, réalisé allongé en ramenant la cuisse vers la poitrine, est particulièrement bénéfique lorsque la compression est d’origine musculaire. Pour les pathologies discales, l’extension lombaire selon la méthode McKenzie aide à centraliser la douleur et à libérer la racine nerveuse.
La mobilisation neurodynamique, ou nerve flossing, permet de faire coulisser le nerf sans tension brutale, favorisant ainsi la résorption des adhérences. Il est impératif de privilégier la régularité et la douceur, en stoppant immédiatement tout mouvement provoquant une douleur vive ou une irradiation accrue.
Quelles positions et activités faut-il proscrire en cas de crise ?
Il est indispensable d’éviter la position assise prolongée, particulièrement sur des surfaces rigides, ainsi que les mouvements de flexion du dos vers l’avant. Le port de charges lourdes et les sports à impacts, tels que la course à pied ou les sauts, sont formellement déconseillés durant la phase aiguë.
Dormir sur un matelas trop mou, sans maintien lombaire adéquat, peut aggraver les tensions. De même, les exercices de renforcement abdominal intense ou les étirements forcés doivent être proscrits pour ne pas accentuer l’irritation du nerf ou léser davantage les structures discales.
Comment différencier une hernie discale d’un syndrome du piriforme ?
La hernie discale résulte d’un conflit entre un disque intervertébral et la racine nerveuse, provoquant souvent une douleur lombaire associée à une irradiation descendant jusqu’au pied. Le diagnostic est fréquemment confirmé par imagerie médicale (IRM ou scanner) pour visualiser la saillie discale.
À l’inverse, le syndrome du piriforme concerne une compression extra-rachidienne par le muscle fessier. La douleur est alors localisée dans la fesse et ne dépasse généralement pas le genou. Cette distinction est cruciale car elle détermine le choix du protocole thérapeutique, qu’il soit axé sur l’extension vertébrale ou l’assouplissement musculaire.
Quels signes cliniques imposent une consultation médicale urgente ?
L’apparition d’un syndrome de la queue de cheval, caractérisé par des troubles urinaires, fécaux ou une anesthésie de la zone périnéale, constitue une urgence chirurgicale absolue. Une perte de force musculaire soudaine, comme un pied qui « tombe », doit également alerter sans délai.
La présence d’une douleur insupportable, résistante aux antalgiques classiques, ou d’une hypoesthésie persistante nécessite un avis spécialisé rapide. Dans ces situations, le recours à un neurologue ou un neurochirurgien est indispensable pour prévenir des séquelles neurologiques irréversibles.
Quels professionnels de santé consulter pour traiter une sciatalgie ?
Le médecin généraliste demeure le premier interlocuteur pour établir le diagnostic initial et prescrire les examens d’imagerie nécessaires. Le rhumatologue intervient pour affiner la prise en charge spécialisée, notamment par la prescription d’infiltrations si le traitement conservateur s’avère insuffisant.
Le kinésithérapeute joue un rôle central dans la rééducation fonctionnelle par des exercices de gainage et d’étirements ciblés. Pour les troubles d’origine mécanique, l’ostéopathe ou le chiropraticien peuvent apporter un soulagement, sous réserve d’avoir exclu toute contre-indication médicale préalable.



