- 🩺 Consultation après échec antalgiques pendant 7 jours
- 💪 Renforcement profond, étirements, mobilisations vertébrales
- 📋 12 à 15 séances sur 6 semaines en moyenne
- ✅ Amélioration significative chez 80% des patients à 6 semaines
- 📋 Conforme aux recommandations HAS lombalgie commune 2019
La hernie discale constitue l’étiologie principale de 95 % des cas de névralgie sciatique, une pathologie touchant plus de 600 millions de personnes à l’échelle mondiale. Cette compression du nerf spinal par le noyau pulpeux génère des douleurs irradiantes, des paresthésies ou des déficits moteurs invalidants.
Face à l’intensité des symptômes, l’immobilité aggrave souvent le conflit mécanique et retarde la cicatrisation tissulaire. Cet article détaille les protocoles de rééducation active et le rôle du sciatique kinésithérapeute pour restaurer la mobilité nerveuse : on fait le point ensemble.
Kinésithérapie sciatique : Analyse des mécanismes de compression
La hernie discale cause 95 % des sciatiques, touchant 619 millions de personnes. La kinésithérapie, via la méthode McKenzie et la neurodynamique, favorise une guérison spontanée sans chirurgie pour la quasi-totalité des patients concernés.
Le traitement repose sur une compréhension fine de l’origine mécanique de la douleur pour introduire la physiopathologie du conflit disco-radiculaire.
des sciatiques sont d’origine discale.
de personnes touchées mondialement.
Physiopathologie du conflit disco-radiculaire
La hernie discale génère un conflit mécanique direct. Le noyau pulpeux s’extrait de son anneau. Il vient alors comprimer le nerf spinal adjacent.
Les racines L4 à S3 cheminent vers le bas. Elles empruntent le foramen intervertébral étroit. Ce trajet assure l’innervation sensitive et motrice du membre inférieur.
Selon l’INSERM, l’inflammation chimique locale aggrave souvent la compression. Ce processus sensibilise la racine nerveuse. Un diagnostic de la hernie précis reste donc indispensable.
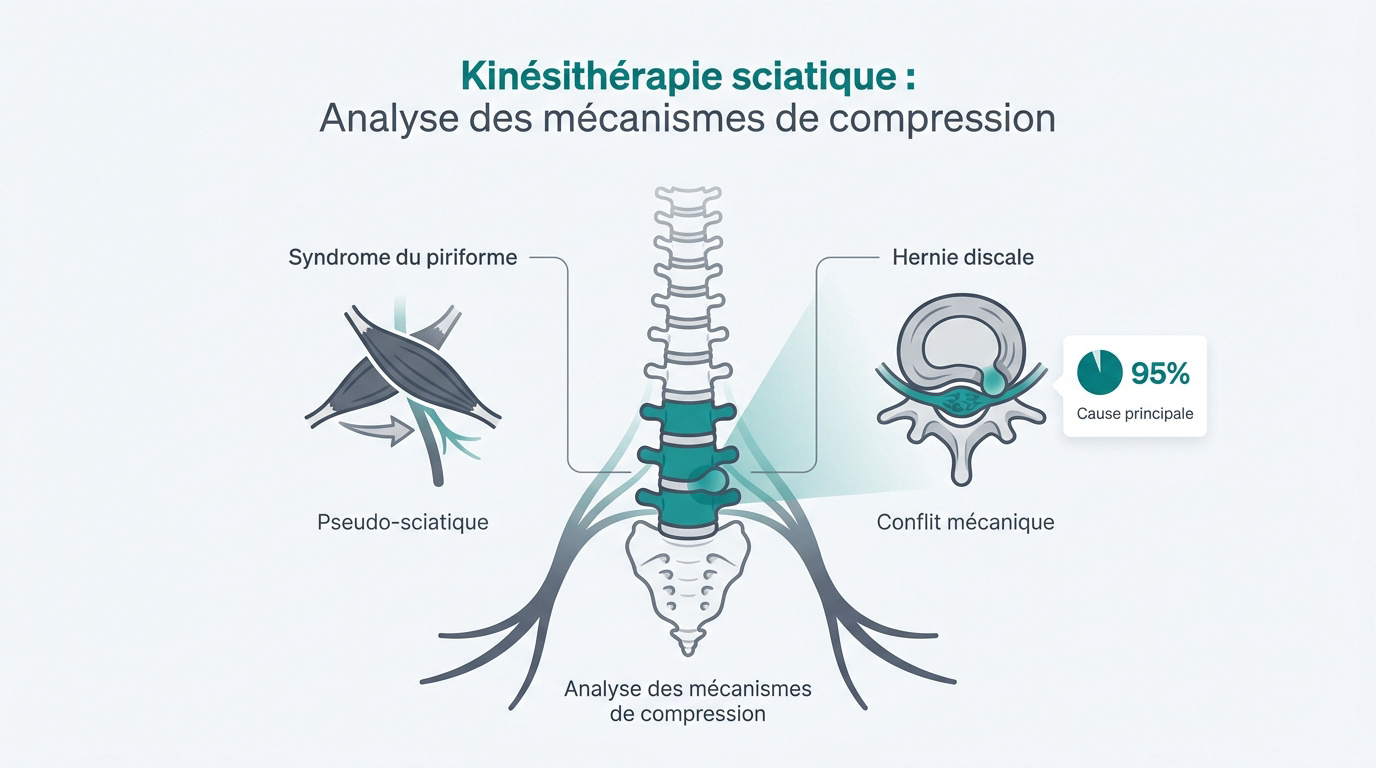
Syndrome du piriforme et irritations périphériques
Le muscle piriforme peut comprimer le nerf. Ce rotateur externe du bassin crée une pseudo-sciatique. La douleur irradie alors sans atteinte discale.
Les atteintes canalaires diffèrent des simples contractures. Le nerf sciatique se retrouve parfois piégé sous le muscle. Il subit ainsi une pression directe.
La station assise prolongée aggrave ces tensions musculaires. L’effet « portefeuille » dans la poche arrière nuit également. Cela crée un point d’appui nocif.
Un bilan clinique rigoureux permet d’orienter la rééducation. Le traitement dépendra de la localisation exacte de la lésion nerveuse.
- Identifier l’origine mécanique par un examen clinique précis.
- Privilégier le mouvement pour favoriser la résorption spontanée.
- Adapter l’ergonomie pour limiter les contraintes lombaires.
Cette analyse ne remplace pas une consultation. Nous vous invitons à consulter un médecin du travail ou un kinésithérapeute pour une évaluation in situ.
Diagnostic fonctionnel : Évaluation clinique et signes d’alerte
Une fois les mécanismes compris, le praticien doit valider ses hypothèses par des tests physiques rigoureux.
Tests de provocation et bilans de mobilité
Le test de Lasègue consiste à élever la jambe tendue du patient allongé. Nous recherchons une reproduction de la douleur radiculaire habituelle. Une réponse positive indique une tension neurale significative. Ce signe apparaît généralement entre 30 et 60 degrés.
L’examen se poursuit par l’analyse des déficits moteurs fins. Demander une marche sur les talons ou les pointes est révélateur. Nous évaluons parallèlement la sensibilité cutanée sur chaque dermatome lombaire.
Les raideurs articulaires lombaires ou de hanche sont ensuite quantifiées. Ces blocages mécaniques modifient la posture globale du salarié. Ils augmentent souvent les contraintes sur le disque intervertébral concerné.
Cette synthèse clinique précise guide l’orientation thérapeutique. Elle précède impérativement toute mise en mouvement.
Identification des critères de réorientation médicale
Certains « red flags » imposent une rupture immédiate de la prise en charge. Les troubles sphinctériens ou une perte de force brutale signalent une urgence chirurgicale. Ces symptômes traduisent une compression nerveuse sévère.
La sciatique paralysante ou la forme hyperalgique nécessite une hospitalisation. Bien que ces cas demeurent rares, le pronostic fonctionnel dépend de la rapidité d’action. Le risque de séquelles neurologiques est réel.
En cas de syndrome de la queue de cheval, l’intervention doit être réalisée dans les plus brefs délais. Chaque heure compte pour préserver les fonctions motrices et sensitives périnéales.
Selon les recommandations de la SOFCOT, le délai d’intervention est déterminant. En présence d’un syndrome de la queue de cheval, la décompression doit être rapide. Cela permet de maximiser les chances de récupération nerveuse.
Le diagnostic d’exclusion est primordial. Il garantit la sécurité du patient avant la rééducation.
Rééducation active : Dépasser le dogme du repos prolongé
Si les signaux d’alerte sont écartés, la priorité devient la remise en mouvement contrôlée du patient.
Principes de centralisation et méthode McKenzie
La stratégie repose sur la préférence directionnelle. Nous cherchons un mouvement spécifique capable de soulager les membres. La douleur doit impérativement remonter vers le rachis lombaire.
Le thérapeute définit des niveaux d’extension précis. Les répétitions s’ajustent selon le ressenti clinique immédiat. Cette approche dynamique permet une modulation fine de la charge discale.
L’auto-rééducation offre une autonomie réelle au salarié. Il peut ainsi gérer ses crises directement sur son lieu de travail. Ces exercices simples garantissent une continuité des soins efficace.
Une étude souligne la guérison spontanée fréquente. Le mouvement reste le moteur principal.
Mobilisation précoce et recommandations de la HAS
La HAS promeut activement le mouvement thérapeutique. Le repos strict au lit est désormais totalement proscrit. Le maintien de l’activité constitue le pivot de la guérison.
L’alitement prolongé affaiblit inutilement les tissus conjonctifs. Cette immobilité forcée retarde la cicatrisation des structures lésées. Elle favorise également une raideur articulaire délétère.
Le mouvement stimule la circulation sanguine locale. Il favorise la trophicité musculaire et réduit l’œdème péridural. Cette dynamique vasculaire accélère la résorption des phénomènes inflammatoires.
Le repos strict est proscrit. Le maintien de l’activité favorise la cicatrisation et réduit l’œdème péridural.
Consultez les recommandations HAS officielles. Elles guident la prise en charge.

Protocoles de neurodynamique : Restaurer la mobilité du nerf
Au-delà du disque, il faut s’assurer que le nerf lui-même retrouve sa capacité de coulissement.
Techniques de glissement et mise en tension
Les exercices de « sliders » favorisent le glissement du tissu nerveux. Cette approche neurodynamique permet de libérer les adhérences. On mobilise ainsi la racine sans créer d’irritation mécanique supplémentaire.
Le respect du confort guide chaque mouvement. Si la douleur augmente, réduisez l’amplitude immédiatement. L’objectif reste une mobilisation indolore. Privilégier systématiquement le confort du patient permet d’éviter l’inflammation.
La mobilisation combinée cheville-genou est particulièrement efficace. Elle génère un mouvement de va-et-vient salutaire. Le nerf sciatique coulisse alors librement.
- Règle de non-douleur absolue.
- Rythme lent des mobilisations.
- Nombre de répétitions conseillées : 10-15.
Renforcement des muscles stabilisateurs du rachis
Mobiliser le transverse et les multifides est impératif. Ces muscles forment une gaine naturelle protectrice. Ce gainage profond stabilise les segments vertébraux et préserve les disques.
Le passage au gainage dynamique renforce cette stabilité. Nous transformons des postures statiques en mouvements fonctionnels. Cela prépare le corps aux contraintes réelles.
Les chaînes postérieures préviennent efficacement les récidives douloureuses. Renforcer les fessiers et les spinaux équilibre les tensions. Une meilleure répartition des charges limite la pression sur les racines nerveuses.
| Phase | Objectif | Exercice type | Fréquence |
|---|---|---|---|
| Phase aiguë | Antalgie | Mobilisation douce | Quotidienne |
| Phase subaiguë | Mobilité | Glissements nerveux | 1 à 2 fois par jour |
| Phase de renforcement | Stabilité | Gainage profond | 3 fois par semaine |
| Phase de reprise | Réathlétisation | Mouvements fonctionnels | Selon tolérance |
La rééducation doit toujours être supervisée par un professionnel de santé. Consultez un sciatique kinésithérapeute pour adapter ces protocoles à votre situation clinique spécifique. Une évaluation in situ reste irremplaçable pour garantir votre sécurité.
Ergonomie professionnelle : Prévention des récidives et maintien en emploi
La rééducation ne s’arrête pas au cabinet ; elle doit s’inviter sur le poste de travail.
Aménagement du poste de travail sur écran
L’objectif premier consiste à ajuster l’environnement pour limiter les contraintes physiques. Il convient de vérifier systématiquement la hauteur de l’assise. Un soutien lombaire adapté est indispensable pour une ergonomie de bureau efficace.
Selon l’INRS, la prévention des TMS repose sur une posture neutre. L’angle du buste doit favoriser une pression discale minimale. Il faut impérativement éviter l’affaissement du rachis durant les heures de travail sur écran.
Nous conseillons vivement l’alternance assis-debout au cours de la journée. L’utilisation de bureaux réglables permet de varier les appuis. Cette dynamique réduit la charge statique sur les disques intervertébraux.
- Écran à hauteur des yeux
- Pieds à plat au sol
- Coudes à 90 degrés
Dispositifs de maintien pour les salariés RQTH
Les salariés bénéficiaires d’une Reconnaissance de la Qualité de Travailleur Handicapé disposent de modalités spécifiques. Le financement des aménagements peut être sollicité auprès de l’AGEFIPH ou du FIPHFP. Ces organismes compensent le surcoût technique.
La collaboration entre l’ergothérapeute et le médecin du travail est ici déterminante. Cette synergie permet une étude de poste personnalisée. Elle garantit un maintien en emploi durable et sécurisé pour l’agent.

Il est nécessaire d’identifier les aides techniques adaptées à la manutention. L’usage d’exosquelettes légers ou de chariots d’aide au levage limite les efforts excessifs. Ces dispositifs réduisent significativement la sollicitation des structures articulaires sensibles.
En résumé : bouger tôt, renforcer son dos et adapter son environnement. Ces piliers opérationnels permettent de durer professionnellement sans aggraver une pathologie préexistante.
1. Optimiser les réglages du mobilier de bureau selon les normes INRS.
2. Solliciter les aides financières (AGEFIPH/FIPHFP) pour les compensations techniques.
3. Intégrer des aides à la manutention pour limiter les pressions discales.
La rééducation active, centrée sur la méthode McKenzie et la neurodynamique, permet de lever le conflit mécanique durablement. Restaurer la mobilité nerveuse et renforcer le gainage profond prévient toute récidive. Consultez un expert pour soigner votre sciatique kinésithérapeute : agissez maintenant pour retrouver une vie sans douleur.
FAQ
Est-ce que la kinésithérapie est efficace pour soulager une sciatique ?
La kinésithérapie constitue le traitement de première intention pour remédier à une névralgie sciatique, particulièrement en cas d’origine discale. Elle permet de réduire l’inflammation, de restaurer la mobilité nerveuse et de favoriser une guérison spontanée sans recours systématique à la chirurgie.
Grâce à des protocoles spécifiques comme la méthode McKenzie ou la neurodynamique, le praticien vise à centraliser la douleur et à supprimer le conflit mécanique. Cette approche active est corrélée à une amélioration fonctionnelle significative et à une diminution durable des récidives.
Quelles sont les causes principales de l’irritation du nerf sciatique ?
La hernie discale lombaire demeure la cause prépondérante, représentant environ 95 % des cas de compression radiculaire. Le noyau pulpeux du disque s’extrait de sa structure fibreuse pour venir irriter les racines nerveuses situées entre les vertèbres L4 et S3.
D’autres facteurs mécaniques peuvent induire une symptomatologie similaire, notamment le syndrome du piriforme (compression musculaire au niveau de la fesse), la sténose du canal lombaire ou l’arthrose vertébrale. Un diagnostic précis permet de distinguer une véritable sciatique d’une pseudo-sciatique d’origine musculaire.
Comment se déroule le diagnostic d’une sciatique en cabinet ?
L’évaluation repose sur un examen clinique rigoureux incluant des tests de provocation de la tension neurale. Le test de Lasègue, consistant en l’élévation de la jambe tendue, est l’outil de référence pour confirmer l’irritation de la racine nerveuse par la reproduction de la douleur irradiée.
Le kinésithérapeute procède également à un bilan neurologique pour évaluer la force musculaire et la sensibilité cutanée. Cette étape est cruciale pour identifier d’éventuels signes d’alerte, tels qu’une perte de force motrice ou des troubles sphinctériens, imposant une réorientation médicale urgente.
Quels exercices de rééducation sont préconisés pour soigner une sciatique ?
La rééducation moderne privilégie le maintien de l’activité et rejette le dogme du repos strict. Les exercices de neurodynamique (ou sliders) sont essentiels pour restaurer le glissement du nerf dans son canal et libérer les adhérences tissulaires sans aggraver l’inflammation.
Le protocole inclut généralement un renforcement du gainage profond, ciblant le muscle transverse et les multifides, afin de stabiliser le rachis. Des exercices d’extension lombaire issus de la méthode McKenzie sont souvent intégrés pour favoriser la centralisation des symptômes vers le bas du dos.
Combien de temps dure la prise en charge en kinésithérapie ?
La durée du rétablissement varie selon la sévérité de la compression, mais les symptômes se résorbent généralement dans un délai de 4 à 10 semaines. Une prise en charge initiale nécessite classiquement entre 10 et 20 séances pour stabiliser l’état du patient.
La fréquence des séances est adaptée à l’évolution de la pathologie, passant d’une phase antalgique aiguë à une phase de renforcement et de réathlétisation. L’objectif final est l’autonomisation du patient via un programme d’auto-exercices quotidiens.
Comment prévenir les récidives de sciatique au travail ?
La prévention repose sur une ergonomie de bureau optimisée et une alternance régulière des postures. Il est impératif d’ajuster la hauteur de l’assise, de maintenir un soutien lombaire adéquat et de privilégier les postes assis-debout pour limiter les pressions discales prolongées.
Pour les salariés bénéficiant d’une reconnaissance RQTH, des aménagements spécifiques peuvent être financés pour favoriser le maintien en emploi. L’intégration de micro-pauses actives et le renforcement régulier des chaînes musculaires postérieures constituent les meilleurs remparts contre la chronicité.



